Chirurgie des hernies (hernies de l'aine et de la paroi abdominale)
Qu'est-ce qu'une hernie ?
Une hernie est un défaut de la paroi abdominale avec protrusion des tissus intra-abdominaux. Les hernies présentent généralement un sac herniaire, constitué de péritoine faisant saillie dans le tissu sous-cutané à travers le défaut de la paroi abdominale, également appelé orifice herniaire. Le contenu de la hernie peut être constitué de différents composants abdominaux, par exemple des boucles intestinales ou d'autres tissus intra-abdominaux comme le grand épiploon. Le traitement chirurgical des hernies abdominales - en particulier des hernies de l'aine - est l'une des interventions chirurgicales les plus fréquemment pratiquées en Allemagne.
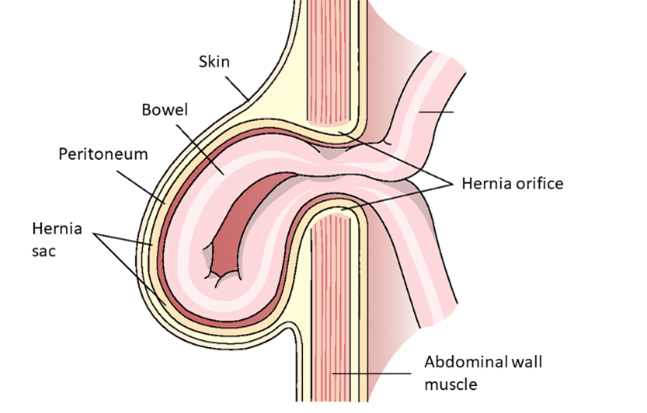
Fig.. : Composition schématique d'une hernie (avec l'aimable autorisation de Thieme Compliance)
Comment se développe une hernie ?
Une hernie se développe lorsque la paroi abdominale ne peut plus résister à la pression intra-abdominale. Cela peut être dû à une faiblesse inhérente de la paroi abdominale (hernie de l'aine, hernie ombilicale) ou à une faiblesse acquise, généralement à la suite d'une opération abdominale antérieure (hernie incisionnelle). Le risque de développement d'une hernie incisionnelle à la suite d'une laparotomie médiane se situe entre 10 et 20 %. Par conséquent, les hernies incisionnelles sont un problème courant après les interventions chirurgicales générales/viscérales.
Les hernies peuvent se produire à tous les endroits de la paroi abdominale. Cependant, les localisations les plus fréquentes sont dans la région de l'aine (hernie de l'aine), au niveau ou au-dessus de l'ombilic (hernie ombilicale/hernie épigastrique) et à l'endroit d'incisions antérieures (hernie incisionnelle).
Quels sont les symptômes d'une hernie ?
Les deux principaux symptômes des hernies sont une douleur dans la région concernée et, dans la plupart des cas, une saillie palpable (et souvent visible) de la hernie. Cette saillie disparaît souvent spontanément en position couchée. Dans la plupart des cas, l'orifice d'une hernie peut être palpé comme un défaut dans la paroi abdominale.
La possibilité d'incarcération de la hernie constitue un risque majeur. L'incarcération se caractérise par une douleur aiguë et sévère au niveau du site de la hernie. Dans le cas d'une hernie incarcérée, le contenu de la hernie ne peut plus être repoussé dans la cavité abdominale. Une hernie incarcérée est une urgence médicale et nécessite un traitement immédiat pour éviter d'éventuelles complications mortelles.

Fig : Filet synthétique utilisé dans la chirurgie des hernies de l'aine
Quelles sont les options thérapeutiques ?
Dans de nombreux cas, le meilleur traitement d'une hernie est la chirurgie. Chez certains patients ne présentant pas ou peu de symptômes de la hernie, une stratégie dite "d'observation et d'attente" peut constituer une approche thérapeutique alternative. Chez certains patients, l'intervention chirurgicale peut être évitée, mais chez de nombreux patients, une opération ultérieure de la hernie sera nécessaire en raison de l'augmentation de la taille de la hernie ou de l'apparition de symptômes au cours de la période d'attente vigilante.
Les techniques chirurgicales modernes de la chirurgie herniaire incluent l'implantation d'un filet synthétique (filet en polypropylène ou autres matériaux) pour minimiser le risque de hernie récurrente. Si le patient refuse l'implantation d'un filet, une réparation de la hernie à partir de tissus naturels (par exemple, la réparation de Shouldice) peut être discutée avec le patient dans le cadre d'une approche thérapeutique individualisée.
Traitement chirurgical des hernies de l'aine
Pour le traitement des hernies de l'aine ou inguinales, deux techniques chirurgicales principales peuvent être proposées aux patients : la technique chirurgicale ouverte "classique"(Lichtenstein-Repair) ou la technique laparo-endoscopique mini-invasive(TAPP, plastie prépéritonéale trans-abdominale). Dans les deux techniques, la paroi postérieure du canal inguinal est renforcée par un filet synthétique. Ces deux techniques ont prouvé leur efficacité dans le traitement des hernies inguinales. Les techniques sont équivalentes en ce qui concerne l'incidence (très faible) des hernies récurrentes, tandis que les techniques laparo-endoscopiques présentent un léger avantage en ce qui concerne la douleur postopératoire. Nous préférons la réparation laparo-endoscopique par TAPP chez la plupart des patients, tandis que chez certains patients (par exemple, hernie récurrente, hernie du grand scrotum), une approche sur mesure doit être discutée avec le patient afin de lui offrir le meilleur traitement individuel possible.
Outre le traitement de routine des hernies de l'aine, en tant que centre médical universitaire, nous disposons d'une expertise particulière dans le traitement des hernies récurrentes et des douleurs chroniques après une opération de hernie de l'aine.
Traitement chirurgical des hernies ombilicales, épigastriques et incisionnelles
Différentes techniques - adaptées à la hernie du patient (taille, localisation) - existent pour le traitement des hernies incisionnelles, épigastriques et ombilicales. Les très petites hernies ventrales peuvent être traitées par suture. À partir d'une taille de hernie de 1 à 2 cm, la reconstruction de la paroi abdominale doit être renforcée par un filet synthétique afin de réduire le risque de hernie récurrente. Jusqu'à une taille de hernie de ≤4 cm, une réparation dite PUMP (Preperitoneal umbilical mesh plasty) peut être réalisée avec l'implantation prépéritonéale ouverte d'un filet. Une technique mini-invasive peut également être envisagée pour les hernies ventrales relativement petites < 4 cm, en particulier chez les patients obèses.
Les hernies plus importantes ≥4 cm sont systématiquement traitées par une herniotomie dite de Rives-Stoppa-Sublay. Dans le cas de très grosses hernies ventrales (>10 cm de diamètre), cette procédure peut être combinée avec une séparation du composant antérieur (séparation du composant de Ramirez) ou du composant postérieur (libération du transversus-abdominis/TAR) pour obtenir une fermeture aponévrotique avec un large chevauchement des mailles et donc une reconstruction adéquate de la paroi abdominale. Dans notre routine clinique, les hernies ventrales de 4 à 10 cm sont traitées par eTEP (extended totally extraperitoneal plasty) Rives-Stoppa-Sublay-Herniotomy, une intervention mini-invasive. Nous pouvons également proposer des techniques minimales invasives simultanées de séparation des composants. La chirurgie ouverte n'est nécessaire que pour les hernies très volumineuses ou complexes.
La position intrapéritonéale de la maille utilisée dans la technique IPOM (Intraperitoneal Onlay Mesh-Repair) est associée à plusieurs risques postopératoires et surtout à long terme (adhérences intrapéritonéales, obstruction mécanique de l'intestin, fistule intestinale). C'est pourquoi nous n'utilisons cette technique que dans de très rares cas exceptionnels où l'implantation du treillis synthétique en position sous-cutanée n'est techniquement pas possible.
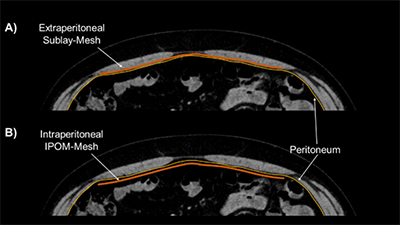
Fig.. : Positions des mailles dans la chirurgie des hernies ventrales
A) Lors d'une herniotomie sous-couche, la maille synthétique est implantée dans l'espace rétromusculaire et donc intégrée à la paroi abdominale. Le treillis synthétique n'a pas de contact direct avec les viscères, car le péritoine et la gaine du droit postérieur se trouvent sous le treillis et agissent comme une barrière vers la cavité abdominale. Cette position du treillis peut être obtenue par l'herniotomie ouverte "classique" de Rives-Stoppa et par la technique mini-invasive eTEP-Sublay.
B) La technique IPOM (Intraperitoneal Onlay Mesh) utilise une maille composite IPOM à revêtement spécial, car la maille synthétique est implantée directement dans la cavité abdominale dans cette technique.
Traitement des hernies complexes (récidivantes)
Les hernies ventrales de très grande taille (>15 cm) ou les hernies dont le volume du sac herniaire est très important (>20% du volume péritonéal total) nécessitent souvent des mesures chirurgicales et/ou préparatoires supplémentaires afin d'obtenir une fermeture réussie et durable de la hernie. Grâce aux techniques de séparation des composants mentionnées ci-dessus et, dans certains cas, à la traction fasciale peropératoire, une fermeture primaire réussie du fascia peut être obtenue dans la plupart des cas de hernies complexes. En outre, chez certains patients, nous proposons des mesures préparatoires telles que la séparation chimique des composants avec injection de toxine botulique A dans les muscles latéraux de la paroi abdominale (dans certains cas, en combinaison avec un pneumopératoire progressif préopératoire). Cette intervention peut améliorer l'état de la paroi abdominale chez certains patients dont les bords du fascia sont rétractés. Les conditions d'une fermeture réussie du fascia peuvent donc être optimisées en préopératoire dans les 4 à 6 semaines précédant l'intervention.
Les patients obèses présentent un risque de complications périopératoires et de récidive des hernies traitées. Nous pouvons donc intégrer la prise en charge de la hernie chez les patients obèses dans un concept métabolique avec une perte de poids préopératoire par des conseils nutritionnels, l'utilisation d'agonistes des récepteurs du GLP-1 (par exemple Semaglutid®) ou même en combinaison avec une chirurgie métabolique préalable (sleeve-gastrectomie, Roux-en-Y gastric bypass) - qui peut également être réalisée dans notre clinique. Dans ces cas, nous pouvons vous proposer un entretien individuel afin de trouver la stratégie de traitement optimale pour votre cas particulier.